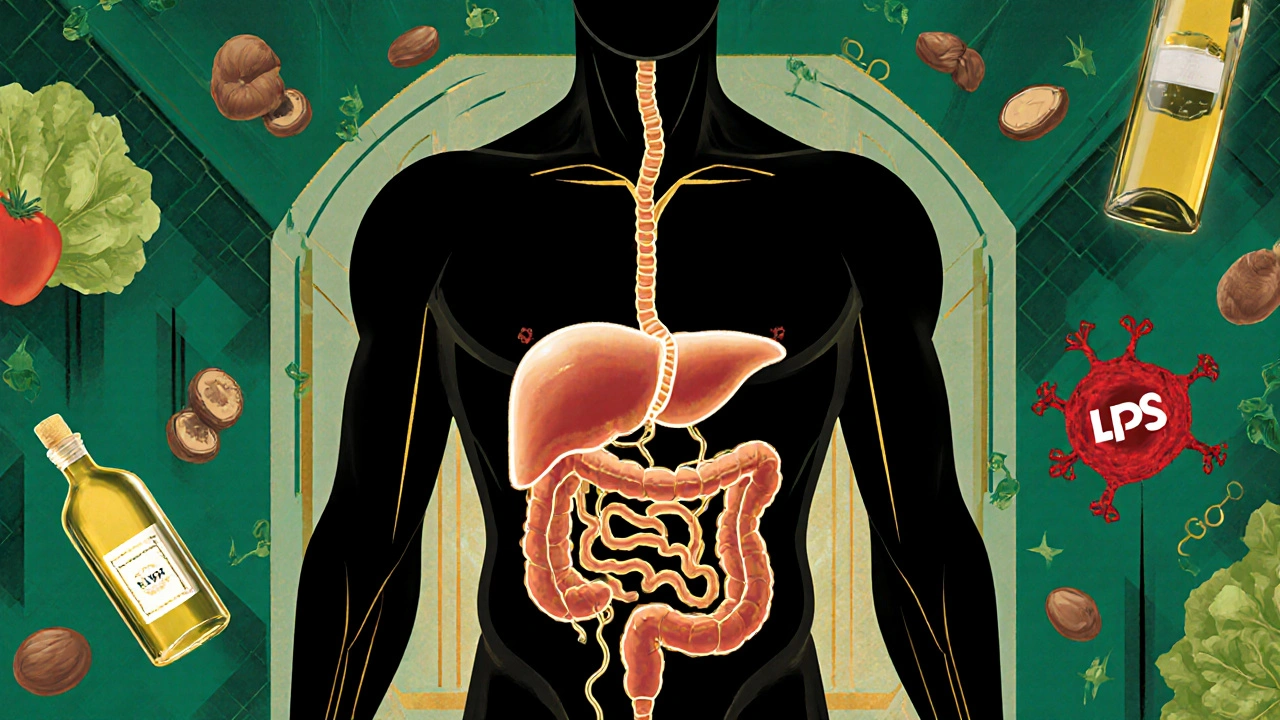
La malattia epatica grassa non alcolica (NAFLD), ora chiamata anche MASLD (metabolic dysfunction-associated steatotic liver disease), non è solo un problema del fegato. È un segnale d’allarme che parte dall’intestino. Circa 1 persona su 3 nel mondo ne soffre, e il numero è cresciuto del 21% negli ultimi dieci anni. Non è causata dall’alcol, ma da quello che mangi, da quanto pesi, e da come il tuo intestino comunica con il fegato. E la buona notizia? Puoi invertire la rotta con cambiamenti concreti nella dieta e nella perdita di peso.
Il fegato grasso non è solo un accumulo di grasso
Quando il fegato accumula più del 5% di grasso rispetto al suo peso totale, si parla di steatosi. Ma questo non è solo un “fegato un po’ sporco”. Se non si agisce, può trasformarsi in infiammazione (NASH), cicatrici (fibrosi), cirrosi, e persino cancro al fegato. La chiave? Non è solo il grasso in eccesso nel corpo. È il modo in cui l’intestino manda segnali sbagliati al fegato. Il 90% dei pazienti con NAFLD ha una barriera intestinale compromessa. Questo significa che sostanze tossiche, come il lipopolisaccaride (LPS), passano dal colon al fegato attraverso il sangue. Nei pazienti con NAFLD, i livelli di LPS sono 2,3 volte più alti rispetto a chi è sano. E quel LPS scatena un’infiammazione che danneggia il fegato a poco a poco.Cosa succede nel tuo intestino?
Il tuo intestino è pieno di miliardi di batteri. In una persona sana, questi batteri vivono in equilibrio. Nella NAFLD, questo equilibrio si rompe. Si chiama disbiosi. Gli studi mostrano che i pazienti hanno meno diversità batterica. Alcuni tipi di batteri aumentano, altri scompaiono. Per esempio, Lachnospiraceae e Barnesiella intestinihominis sono più presenti, mentre Bacteroides vulgatus, un battere utile, è quasi assente. Questo cambiamento non è casuale. I batteri sbagliati producono meno acidi grassi a catena corta, come il butirrato. Il butirrato è il carburante delle cellule intestinali. Senza di esso, la barriera intestinale si indebolisce. Nei pazienti con NAFLD, i livelli di butirrato sono il 58% più bassi rispetto a chi è sano. E non è tutto: i batteri trasformano i sali biliari in modi che attivano percorsi infiammatori nel fegato. È un circolo vizioso: cattiva dieta → disbiosi → barriera intestinale rotta → tossine nel fegato → infiammazione → grasso nel fegato.La dieta che guarisce il fegato
Non esiste una “dieta miracolosa”, ma ci sono schemi alimentari che funzionano. Il più studiato è la dieta mediterranea. Non si tratta solo di olio d’oliva e pesce. È un approccio completo: molte verdure, frutta, cereali integrali, noci, legumi, e poca carne rossa. Uno studio su 70 pazienti ha mostrato che, dopo 6 mesi di dieta mediterranea con 30 grammi di noci al giorno, il grasso nel fegato è diminuito del 32%. Le noci sono ricche di fibre prebiotiche, che nutrono i batteri buoni. Anche il consumo di fruttosio deve essere limitato. Più di 25 grammi al giorno (cioè due bibite zuccherate) può peggiorare la steatosi. Il fruttosio viene metabolizzato direttamente dal fegato e lo trasforma in grasso. Evita succhi di frutta, bevande zuccherate, e dolci industriali. Scegli frutta intera: la fibra la rende meno dannosa.Perdere peso: il trattamento più efficace
Se dovessi ricordare una sola cosa, ricorda questa: perdere peso è la cosa più efficace che puoi fare. Non serve diventare magri come un modello. Basta perdere il 5-7% del tuo peso corporeo per vedere un miglioramento del 81% nel grasso nel fegato. Se riesci a perdere il 10%, c’è il 45% di probabilità che l’infiammazione (NASH) scompaia del tutto. Non è magia. È biologia. Quando perdi peso, il fegato inizia a bruciare il grasso accumulato. La barriera intestinale si ripara. I batteri buoni tornano. I livelli di LPS calano. Gli enzimi epatici (ALT, AST) si normalizzano. Uno studio ha mostrato che chi perde 0,5-1 kg alla settimana (con una riduzione di 500-750 calorie al giorno) ha risultati duraturi. Perdere peso troppo in fretta può peggiorare la situazione. Lenta e costante vince la corsa.
Probiotici e prebiotici: aiutano davvero?
I probiotici non sono un’alternativa alla dieta, ma un supporto. Alcuni studi li hanno testati su centinaia di pazienti. Un mix di Lactobacillus rhamnosus GG, Bifidobacterium longum e Streptococcus thermophilus, assunto due volte al giorno per 24 settimane, ha ridotto il grasso nel fegato del 23% e gli enzimi epatici del 31%. I prebiotici, come l’inulina (10 grammi al giorno), hanno aumentato il butirrato del 47% e ridotto la rigidità del fegato del 15% in 12 settimane. Ma attenzione: non tutti i probiotici sono uguali. Quelli con almeno 10^9 CFU (unità formanti colonie) per dose, e con più ceppi, hanno dimostrato effetti. Quelli da supermercato, a basso dosaggio, spesso non servono. E non sono una soluzione permanente. Se smetti di prenderli, i benefici possono svanire. Sono un supporto, non un rimedio.Perché il tuo intestino è il tuo alleato
L’intestino non è solo un tubo che digerisce. È un organo che comunica con il fegato attraverso il sangue, i batteri, e le sostanze chimiche. Quando mangi cibi ricchi di fibre, i batteri buoni producono butirrato. Il butirrato rafforza l’intestino e dice al fegato: “smetti di accumulare grasso”. Quando mangi zuccheri e grassi saturi, i batteri cattivi producono LPS. Il LPS dice al fegato: “accendi l’infiammazione”. È un dialogo continuo. E tu puoi cambiare le parole. Scegliere una mela invece di una barretta di cioccolato, camminare 30 minuti al giorno, dormire bene, ridurre lo stress: queste cose non sembrano legate al fegato, ma lo sono. Tutto parte dall’intestino.Quello che non funziona
Non esistono pillole magiche. I supplementi di curcuma, vitamina E, o estratti di tè verde non hanno dimostrato di essere efficaci su larga scala. La chirurgia bariatrica funziona, ma è invasiva e non adatta a tutti. Il trapianto di microbiota fecale (FMT) è ancora sperimentale. Uno studio ha mostrato un lieve miglioramento degli enzimi, ma nessun cambiamento reale nel tessuto epatico. Non è un trattamento standard. E le diete estreme? Le diete chetogeniche o a base di solo proteine possono peggiorare la disbiosi a lungo termine. Non servono. La chiave è la sostenibilità. Se non puoi mantenerla per mesi, non funziona.
Come iniziare oggi
Non serve cambiare tutto domani. Inizia con tre passi semplici:- Elimina le bevande zuccherate. Sostituiscile con acqua, tè verde o acqua con limone.
- Aggiungi una porzione di verdure a ogni pasto. Non è un suggerimento, è un obbligo biologico.
- Perdi 5% del tuo peso. Se pesi 90 kg, basta perdere 4,5 kg. Calcola le calorie: riduci di 500 al giorno. Non contare i grammi di grasso, conta le calorie.
Quanto costa davvero?
La dieta mediterranea non è costosa. Frutta, verdura, legumi, cereali integrali, olio d’oliva: sono alimenti economici. Il problema è il cibo industriale. Le merendine, le bibite, i cibi pronti sono più economici e accessibili. Ma sono quelli che ti fanno male. I probiotici di qualità costano tra i 40 e i 60 euro al mese. La maggior parte delle assicurazioni non li copre. Ma non devi comprare i più cari. Cerca quelli con ceppi testati: Lactobacillus rhamnosus GG, Bifidobacterium longum. Leggi le etichette. Se non c’è il numero di CFU, evitali.Il futuro è qui
La nomenclatura è cambiata: da NAFLD a MASLD. Non è solo un cambio di nome. È un cambio di prospettiva. Non è più “fegato grasso senza alcol”. È “fegato grasso per disfunzione metabolica”. E la disfunzione metabolica parte dall’intestino. I ricercatori stanno sviluppando terapie mirate. Un farmaco chiamato VE-117, un mix di batteri progettati per attivare il recettore FXR, ha ridotto il grasso epatico del 38% in 24 settimane. È in fase 3 di sperimentazione. Entro il 2030, i test del microbioma potrebbero diventare standard per diagnosticare la malattia. Ma non aspettare il farmaco. Il trattamento è già qui: mangia bene, muoviti, perdi peso. È la scienza più semplice e più potente che esista.La malattia epatica grassa si può invertire?
Sì, nella maggior parte dei casi. Se perdi il 5-10% del tuo peso corporeo, il grasso nel fegato diminuisce e l’infiammazione può scomparire. Studi dimostrano che l’81% dei pazienti migliora con una perdita di peso del 5-7%, e il 45% vede la risoluzione completa della steatoepatite con il 10% di perdita di peso. L’importante è mantenere il peso perso a lungo termine.
Quali alimenti devo evitare per la malattia epatica grassa?
Evita bevande zuccherate (bibite, succhi di frutta, caffè dolcificati), dolci industriali, cibi fritti, carne rossa lavorata e cibi ultra-processati. Limita il fruttosio a meno di 25 grammi al giorno. Questo significa: niente frutta secca in grandi quantità, niente miele liquido, niente sciroppo di mais ad alto contenuto di fruttosio. Il fruttosio viene trasformato direttamente in grasso dal fegato, soprattutto quando lo mangi in forma liquida o isolata.
I probiotici funzionano davvero per la malattia epatica grassa?
Sì, ma solo alcuni. I probiotici con ceppi specifici come Lactobacillus rhamnosus GG, Bifidobacterium longum e Streptococcus thermophilus, assunti per almeno 12 settimane a dosaggi di 10^9-10^10 CFU al giorno, hanno dimostrato di ridurre il grasso epatico e gli enzimi del fegato. Non funzionano tutti i prodotti in vendita. Cerca quelli con dosaggi chiari e ceppi citati negli studi. Sono un supporto, non un sostituto della dieta.
La dieta mediterranea è la migliore per la malattia epatica grassa?
Sì, è la più studiata e la più efficace. Include verdure, frutta, cereali integrali, noci, legumi, pesce e olio d’oliva. Uno studio ha mostrato una riduzione del 32% del grasso epatico in sei mesi. Funziona perché è ricca di fibre prebiotiche, antiossidanti e grassi sani che migliorano il microbioma e riducono l’infiammazione. Non è una dieta di moda: è uno stile di vita sostenibile.
Perché il peso perso torna e la malattia pure?
Perché la perdita di peso senza cambiamento dello stile di vita è temporanea. Se torni a mangiare come prima, il fegato riprende a immagazzinare grasso. I batteri intestinali tornano a essere disbiotici. La barriera intestinale si indebolisce di nuovo. Per mantenere i risultati, devi cambiare le abitudini quotidiane: mangiare cibi veri, muoverti, dormire bene. Non è un progetto di 3 mesi, è un cambiamento per sempre.
Posso usare l’intermittenza alimentare (es. 5:2) per la malattia epatica grassa?
Sì, molti pazienti riportano benefici. L’intermittenza alimentare (come il 5:2) aiuta a ridurre le calorie senza contare ogni singolo pasto. Uno studio su Reddit ha mostrato che il 63% dei pazienti ha sentito meno stanchezza e meno gonfiore dopo aver adottato questa strategia. Ma non è per tutti. Se hai problemi di glicemia o mangi con disturbi alimentari, parla con il tuo medico. L’obiettivo non è digiunare, ma creare un deficit calorico sostenibile.
Toni Alisson
novembre 26, 2025 AT 10:30Ma dai, ancora storie su come mangiare bene fa bene? Lo sappiamo tutti. Io ho il fegato grasso e continuo a mangiare patatine e birra. Se mi dicessero di perdere peso, mi verrebbe un infarto. La vita è troppo corta per contare le calorie.
Davide Giudice
novembre 27, 2025 AT 05:57Io ho provato la dieta mediterranea per 3 mesi e ho perso 6 kg senza nemmeno accorgermene. Niente di drammatico, solo più verdura, meno zucchero e un po’ di noci a merenda. Il fegato non ti chiede molto, ti chiede solo di non rovinarlo. E funziona. Non serve diventare un guru della salute, basta smettere di fare il cretino con quello che metti in bocca.
Patrizia Toti
novembre 27, 2025 AT 10:15Ho letto questo articolo con gli occhi lucidi. Mia madre ha la MASLD e ha smesso di mangiare dolci dopo che le hanno detto che il fruttosio le stava distruggendo il fegato. Non è stato facile, ma ogni volta che vede una bibita zuccherata ora dice: "quella è la mia nemica". Non è solo una malattia del fegato, è una malattia del modo in cui viviamo. Grazie per averlo detto così chiaramente.
Patrizia De Milito
novembre 29, 2025 AT 04:32Questo articolo è un esempio tipico di pseudoscienza mascherata da medicina. La disbiosi intestinale come causa principale della steatosi? Studi osservazionali, correlazioni, e poi salti logici da capogiro. I probiotici da 10^9 CFU? Chi li ha testati su un campione rappresentativo? E la dieta mediterranea come panacea? E se fosse solo il deficit calorico? Non si può ridurre la fisiologia umana a un mantra dietetico. Questo è il problema della medicina moderna: si inventano etichette, si commercializzano integratori e si dà fiducia a chi non ha competenze. Il tutto con un linguaggio da blog da quattro soldi.
Paolo Pace
novembre 30, 2025 AT 07:35Io ho iniziato con l'acqua al posto della cola e ho smesso di mangiare il pane bianco a pranzo. Non ho fatto niente di straordinario. Dopo 4 mesi ho fatto gli esami e gli enzimi sono tornati normali. Non so se è la dieta mediterranea o il fatto che ho smesso di mangiare come un maiale. So solo che mi sento meglio. Se funziona non è magia, è semplice. E se qualcuno dice che i probiotici non servono, allora perché i miei hanno funzionato? Forse non sono tutti uguali ma non è detto che tutti siano inutili. Basta provare senza farsi prendere dal panico.